Vai 2027. gadā veselības nozari Latvijā finansēs kā vidēji Eiropā?

Viens no Latvijas atpalicības iemesliem ir pacientiem valsts kompensētās terapijas izdevumu daļas samazināšanās: pieaugot veselības nozares budžetam, izdevumi zāļu kompensācijai samazinās. 2017. gadā tie bija 20 procenti, pašlaik vairs tikai 16 procenti. Eksperti ierosina ieviest finanšu mehānismus, lai sasniegtu proporcionālu inovatīvo medikamentu un tehnoloģiju pieaugumu budžetā kā daļu no veselības aprūpes budžeta. Savukārt politiskās prioritātes budžeta piešķiršanai veselības aprūpei ir jāsaskaņo ar veselības aprūpes speciālistiem, pacientus pārstāvošajām organizācijām un nozares partneriem. Saeimas trīs komisiju kopsēdē deputāti pārrunāja iespējas līdz 2027. gadam sasniegt Eiropas Savienības vidējo rādītāju valsts ieguldījumiem veselībā - astoņus procentus no iekšzemes kopprodukta.
Labi saplānots veselības budžets glābtu dzīvības
Latvijā ir un noteikti būs aktuāls jautājums par veselības aprūpes finansēšanu, jo, kā zināms, Latvija sāka ieviest valsts obligāto veselības apdrošināšanu, tomēr dažādu apstākļu dēļ tā ir ieviesta tikai daļēji, piemēram, ir ieviests veselības maksājums strādājošajiem viena procenta apmērā, savukārt sabiedrības tiesības saņemt valsts apmaksātus veselības aprūpes pakalpojumus var ikviens un tas nav saistīts ar nodokļu nomaksu. Latvijas atbildīgās iestādes pašlaik nav spējušas vienoties, kāda veselības apdrošināšanas sistēma varētu būt piemērotākā Latvijai. Tāpēc Ārvalstu tirdzniecības palātas Latvijā “AmCham”, kas apvieno virkni uzņēmumu, kas strādā Latvijā, pētījums ir ieraudzījis dienasgaismu īstajā brīdī.
“AmCham” komanda, iepazīstinot ar pētījumu un ieteikumiem veselības aprūpes nozares finansēšanas uzlabošanai Latvijā, uzsvēra: ja veselības nozare ir sakārtota un ja lēmumi par nozares finansēšanu ir pārdomāti, tad tas ir būtisks ieguvums Latvijas iedzīvotāju dzīvildzes pagarināšanā. OECD analīze liecina, ka no 1991. līdz 2003. gadam palielinājums veselības aprūpes investīcijās panācis 46 procentu vīriešu un 39 procentu sieviešu paredzamā dzīves ilguma palielinājumu. Savukārt attiecībā uz Latviju secināts, ka mūsu valsts atpaliek no Eiropas Savienības vidējiem rādītājiem un arī no kaimiņvalstīm. “Ja Latvija prioritizētu investīcijas veselības aprūpē, ieguvumus izjustu Latvijas iedzīvotāji un tas pozitīvi ietekmētu nodarbinātības situāciju un ekonomisko izaugsmi,” iepazīstinot ar pētījumu, sacīja Ārvalstu tirdzniecības palātas Latvijā pārstāve Dita Erna Sīle.
Piemēram, nepietiekamas investīcijas onkoloģijā pēdējos desmit gados nozīmē to, ka Latvija zaudējusi ne tikai iedzīvotāju dzīves gadus, bet arī miljardus no iekšzemes kopprodukta. Uzlabojumus veselības aprūpes finansējumā kopumā sajustu vairāk nekā 700 000 jeb 40 procenti Latvijas iedzīvotāju.
Latvijā budžetu plāno, lai iztērētu
“AmCham” ieskatā veselības budžetam ir jābūt ilgtspējīgam, paredzamam un pietiekamam. Lai panāktu šādu veselības aprūpes finansēšanu Latvijā, veselības nozares finansējumam jāsasniedz astoņi procenti no iekšzemes kopprodukta (IKP), atzina “AmCham” veselības darba grupas līdzpriekšsēdētājs Edgars Labsvīrs. Viņš atzina, ka Latvijas veselības nozares budžets, kā tas ir arī noteikts likumā par veselības aprūpes finansēšanu, sasniedzis četrus procentus no IKP un ir zināms, ka ikviens strādājošais maksā viena procenta veselības iemaksas, taču “taču tas mums neko nedod, lai saprastu turpmāko”. Salīdzinot visu trīs Baltijas valstu budžeta veidošanas principus, E. Labsvīrs uzsvēra, ka
Lietuvā un Igaunijā veselības nozares budžeta veidošanās principi ir noteikti pēc formulas, pieņemot, ka ekonomiskās izaugsmes apstākļos palielināsies finansējums veselībai.
Turklāt gan Lietuvā, gan Igaunijā veselības nozarē ir rezerves fonds. Viņš atzina, ka Nacionālais veselības dienests strādā kā perfekta budžeta naudas apguves sistēma, jo atvēlētais finansējums ir jāizlieto līdz gada beigām un nav iespēju šo finansējumu pārlikt uz nākamo gadu. Turklāt tas dod iespēju izlietot naudu, bet ne īstenot ilgtermiņa plānošanu, kā arī neļauj izstrādāt uz iedzīvotāju vajadzībām balstītas pakalpojumu programmas.
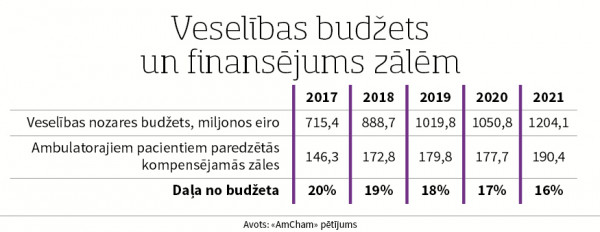
Kompensējamo zāļu budžets netiek līdzi
Ziņojumā eksperti pievērsuši uzmanību arī kompensējamām zālēm Latvijā. Secinājums gan nav jauns, bet vēlreiz uzsver, ka Latvija atpaliek no Igaunijas un Lietuvas, un pārējām Eiropas Savienības dalībvalstīm attiecībā uz inovatīvu terapiju pieejamību. Pēdējos gados ir bijuši nelieli uzlabojumi. Viens no iemesliem ir apmaksātas ambulatoro pacientu terapijas izdevumu daļas mazināšanās, proti, veselības nozares budžets pieaug, bet izdevumi zāļu apmaksai attiecībā pret budžeta pieaugumu samazinās. “Kaimiņvalstīs tiek izmantotas vairākas stratēģijas, lai risinātu ambulatoro pacientu apmaksātās terapijas budžeta “deflāciju” un samērotu to ar sabiedrības augošām medicīniskām vajadzībām,” teikts ziņojumā.
Lietuvā ir spēkā Farmācijas politikas vadlīniju noteikumi: zāļu finansēšanas izdevumu daļas palielināšanās nedrīkst būt mazāka par kopējā veselības budžeta palielināšanos. Lietuvā ir arī spēkā norma par nepieciešamību kompensēt zāles, kas iekļautas gaidīšanas sarakstā, kā rezultātā efektīvo zāļu finansēšanas gaidīšanas sarakstā nav ierakstu. Bet Latvijā šā gada martā analoģiskā sarakstā ir 44 terapijas un indikācijas, neskatoties uz savlaicīgu un kvalitatīvu zāļu izvērtēšanas procesu. Arī Igaunijā ir ieviesta noteikta sistēma, kā apmaksāt jaunākās terapijas.
Iesaka ieviest vērtībās balstītu veselības aprūpi
Ņemot vērā citu valstu pieredzi, eksperti iesaka arī Latvijā veselības budžetu piesaistīt makroekonomiskajam rādītājam, piemēram, vidējai algai. Tas ļautu 2027. gadā sasniegt astoņus procentus budžeta izdevumu no IKP veselībai. Edgars Labsvīrs arī pastāstīja, ka viens no ieteikumiem ir veidot ambulatoro tehnoloģiju budžeta pieaugumu proporcionāli kopējam pieaugumam. Ambulatorās tehnoloģijas, piemēram, kompensējamās zāles, ir visefektīvākais veids, kā kontrolēt veselības aprūpes izmaksas, samazinot hospitalizāciju, invalidizāciju un slimību hronizāciju.
Eksperti arī iesaka atteikties no “divu grozu” sistēmas un paļauties uz vispārējiem nodokļiem kā galveno ieņēmumu avotu, kā arī sākt nākamā gada budžeta publisko apspriešanu jau pirmajā pusgadā, aktīvi iesaistot privātā sektora partnerus prioritāšu izstrādē un noteikšanā. Lai uzlabotu veselības aprūpes izdevumu efektivitāti, pētījumā ieteikts ieviest integrētu aprūpi un vērtībās balstītu veselības aprūpes modeli. Tas paredzētu pacientu izmaksu samazinājumu, īsāku ārstēšanas laiku, labākus ārstēšanas rezultātus un pieredzi, medicīnas tehnoloģiju pozitīvās ietekmes pacientiem nodrošinājumu, kā arī uzlabotu spēju pārvaldīt izdevumus veselības aprūpes sistēmai. Pašlaik šāda modeļa pilotprojekts ir ieviests Igaunijā.
Pacienti
Olga Valciņa, onkoloģijas pacientu organizāciju apvienības “Onkoalianse” vadītāja, uzsvēra, ka Latvija ir pirmspēdējā vietā Eiropas Savienībā praktiski pēc visiem rādītājiem veselības jomā, piemēram, zāļu kompensācija, pacientu dzīvildze un citi, savukārt pirmajās vietās pēc tā, kur pacientiem visvairāk ir jāmaksā pašiem par veselības pakalpojumiem.
“No pacientu viedokļa mēs runājam par tiešu sakarību - jo vairāk tiek ieguldīts veselības nozares budžetā, jo vairāk dzīvību mēs varam izglābt,”
uzsvēra Olga Valciņa. Tie nav daži pacienti, tie ir tūkstoši pacientu. Pacientu organizācijas arī runā par tādu rādītāju kā potenciāli zaudēti darba mūža gadi, kas Latvijā arī ir viens no augstākajiem Eiropā.
Runājot par onkoloģiju, Olga Valciņa atgādināja, ka arī Latvija ir apņēmusies izveidot vēža centru, lai līdz 2030. gadam pagarinātu 70 procentu vēža pacientu dzīvildzi par 10 gadiem, un, īstenojot onkoplānu, sasniegt Eiropas Savienības vidējos rādītājus piecu desmit gadu laikā. Protams, tam visam ir nepieciešams finansējums.
Uzzini pirmais, kas interesants noticis Latvijā un pasaulē, pievienojoties mums Telegram vai Whatsapp kanālā



